松田 健太(准教授)
日高 亮(助教)
坂巻 裕太(助手)
対象の年齢は乳幼児から高齢者まで、股関節の疾患を幅広く診療しています。疾患としては乳幼児では発育性股関節形成不全(先天性股関節脱臼)、小児ではペルテス病・大腿骨頭すべり症、若年者では寛骨臼形成不全・特発性大腿骨頭壊死症、中高齢者の変形性股関節症など多岐にわたり診療を行っています。
近年、乳児検診での発育性股関節形成不全項目の厳格化により早期発見と予防・治療が可能になっております。これに対応し当院では地域連携体制をとっており当院小児科だけでなく近隣の施設からもご紹介をいただくことが増えており、主に2次検診に対応しています。従来から行われている装具療法により可能な限り非手術での愛護的な治療を目指しております。
基本的にはまず運動療法や生活指導などの保存加療を行い、症状が改善しない場合に手術加療を検討いたします。手術では主に青壮年者に対しては関節温存を目的とした各種の骨切り術を、中高年に対しては人工股関節全置換術を3次元の術前手術計画のもとロボットやナビゲーションを用いて安全で精度の高い手術を行うように心掛けております。
人工股関節全置換術は関節の軟骨や骨がなくなってしまった変形性股関節症や関節リウマチに対し行う手術で、主に中高齢者が対象となります。方法としては痛みの原因である股関節の骨盤側と大腿骨側それぞれにインプラントを設置する手術です。(図1)
当股関節診でも最も多く行っている手術で長期間にわたる痛みの軽減効果に優れたとても良い手術です。日本でも年々手術件数が増加しており、当科では年間100件以上の人工関節手術を行っています。
人工股関節全置換術では個人の骨形態やサイズに応じたインプラント選択が重要であり、また患者さんに合わせて正確にインプラントを設置することが手術後の機能の向上につながることが知られています。
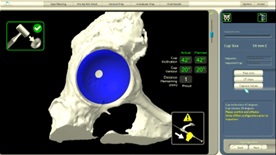
我々はより良い手術を目指して2012年よりコンピューター支援システムであるCT-basedナビゲーションシステムを使用して行っています。(図2)まず手術前にCT検査を行い、そのデータを用い患者さんごとに最適なインプラントを選択し、3次元術前計画ソフトを用いて最適な位置に設置するように設計図を立てます。このナビゲーションシステムを用いることにより手術中もリアルタイムに骨や関節の位置を把握できるので、通常の手術と比べて非常に正確に最適な位置に人工関節の手動での設置が可能となります。
さらに2020年11月より東日本の大学病院で初めてロボティックアーム手術支援システム(Mako システム)を導入しました。(図3)Makoは、手動で行うナビゲーション技術を応用したもので、術前にあらかじめ設定した位置へ自動で誘導するため手動に比べてより誤差なく高い精度でインプラントを設置できます。また、計画外の範囲にさしかかると自動的に制御する機能を搭載し、患部周辺組織を保護します。これらのシステムを使用することでより安全に人工関節の設置精度の向上が望め、長期成績、術後の脱臼率の低減が期待できます。当科で行う初回THAでは全例Makoシステムまたはナビゲーションシステムを用い、正確で安全な手術を行っています。
股関節への進入法として大きく分けて前方法と後方法があります。当科では、従来から後方進入法を基本として行っていましたが、現在はより低侵襲で合併症の少ないといわれる側臥位前側方進入法(Modified Watson-Jones approach)を行っております。これは筋肉を損傷しない筋間から股関節に到達する方法であり、術後脱臼率の低減、早期の回復や社会復帰が望める手術方法です。一方で後方進入法は従来から行ってきた方法であり、術後早期は脱臼予防などの生活指導が必要になるものの、高度な変形や骨切り後などの特殊な骨形態や、体の大きさなどによっては非常に有利な方法です。
当科の初回THAでは、側臥位前側方進入法を基本としていますが、高度の変形や骨切り後などの特殊な患者さんに対しては後方進入法で手術を行い、より安全で確実な手術を心掛けております。(手術の詳細については担当医にご相談ください)
図1)THA術後X線
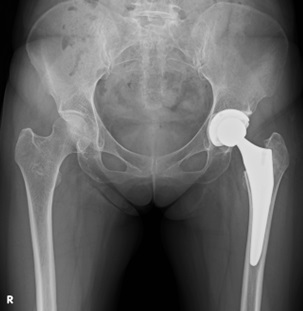
図2)ナビゲーション本体

寛骨臼コンポーネント(カップ)設置時モニター画面
リアルタイムに設置位置、角度が表示されている
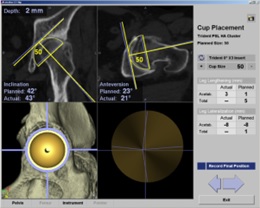
図3)Makoシステム
左から ロボティックアーム本体 カメラスタンド ガイダンスモジュール

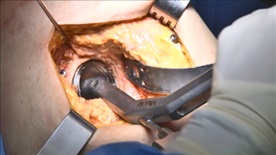
寛骨臼 リーミング
左:手術写真 術者が操作するが、位置はロボティックアームが制御している
右:術中モニター画面 どこが削れているかリアルタイムに表示される
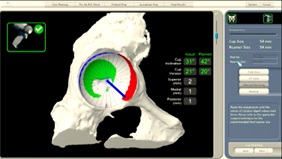
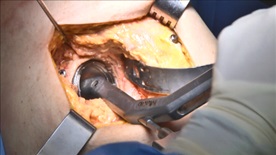
寛骨臼 カップ設置
左:手術写真 設置角度はロボティックアームが制御、保持し、術者が挿入する
右:術中モニター画面 設置角度は術前計画と同じに設置できている
感染、反復性脱臼、長年の使用によるインプラントの弛み、ポリエチレンライナーの摩耗、インプラント周囲骨折などにより、既存の人工股関節を新しいインプラントに入れ換えることが必要になった場合に行う手術です。しばしばインプラント周囲には高度な骨欠損を伴っています。ここに新しいインプラントをしっかりと設置するには、まず、この骨欠損に十分な骨移植を行うことで骨盤や大腿骨を再建しておくことが必要です。
当科では骨欠損が大きい場合、人工関節を設置する部位がない、将来的に更に骨がなくなってしまうことを危惧して、同種骨移植(他人の骨)を行っています。これは初回の人工関節時に摘出した、本来処分する大腿骨頭を、冷凍保存し加温処理を行うことで、同種骨移植用の骨として使用させていただいております。同種骨移植は倫理委員会の承認や設備の問題等があるためどの施設でも行える治療ではありません。当科では、同種骨移植に対応できる設備を整えており、骨欠損を伴う再置換術を行う際には同種骨を使用し母床の骨量を回復させることも重視して手術を行っております。
青壮年者の寛骨臼形成不全に対する関節温存手術として、当科では1996年から骨盤の形成不全を改善する骨切り術を行っています。
寛骨臼形成不全症に対する代表的な関節温存手術です。
骨盤を球形にくり抜き、回転移動することで、大腿骨頭に対する寛骨臼の被覆を改善させる手術です。
若年で関節軟骨が十分にある前〜初期変形性股関節症が良い適応です。当院では以前よりこの方法で手術を行い、安定した長期成績が得られています。現在も適応のある症例に対しては患者さんと相談しながら実施しています。
基本的にはRAOと同じ目的で行う手術です。SPOは従来RAOで行っていた骨盤の外側から内側へ骨を切るのではなく、内側から外側へ切る方法です。最大のメリットとしては、皮膚切開がRAO に比べ非常に小さくて済みます(RAO20cm前後、SPO10cm前後)。また筋肉の侵襲も少なく早期の筋力回復が期待できます。現在は低侵襲を目指しこのSPOを積極的に実施しています。
高度な寛骨臼形成不全などがある患者さんの状態によっては、低侵襲なSPOではなく、従来のRAO、その他骨切り手術を治療の選択肢として検討します。可能な限り低侵襲を目標に手術を行うことを検討しますが、個々の患者さんに最適な治療を選択するように努めています。
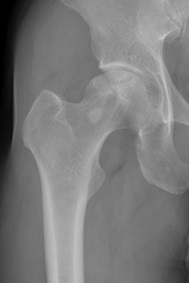
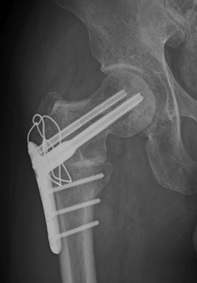
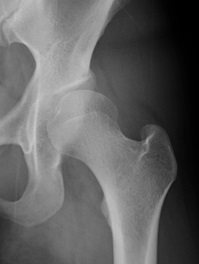
図)寛骨臼形成不全、前股関節症に対して手術
左:術前
右:術後 大腿骨頭に対する寛骨臼の被覆の改善が得られている
主に若年者の大腿骨頭壊死症に対して関節温存するために行う手術である大腿骨弯曲内反骨切り術や大腿骨頭回転骨切り術を行っています。関節軟骨の状態や壊死の部位と範囲でどの手術法がよいか、また適応があるかどうか詳細に検討して行います。各々の適応については担当医にご相談下さい。
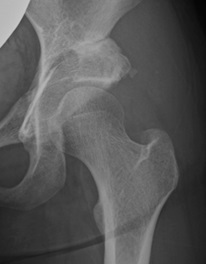
図)大腿骨頭壊死症に対する手術
図)大腿骨弯曲内反骨切り術
左:術前
右:術後
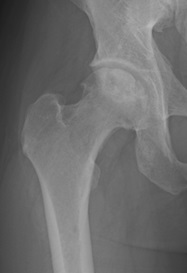
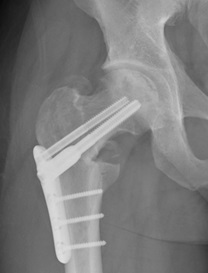
図)大腿骨頭回転骨切り術
左:術前
右:術後